Specialista in Diagnostica per Immagini: RX, Ecografie, TC, RM, Mammografie
Perché il referto parla di “Fegato brillante”?
Se hai letto su un referto “steatosi epatica” o “fegato grasso”, è normale provare un po’ d’ansia: è qualcosa di serio? Devo fare altri esami? E soprattutto: perché me l’hanno detto all’ecografia?
La steatosi epatica è molto comune e, nella maggior parte dei casi, è una condizione gestibile. Il punto chiave è capire di che grado è, se ci sono fattori di rischio metabolici (peso, glicemia, colesterolo, pressione) e se c’è il sospetto di un’evoluzione verso infiammazione o fibrosi.
In questo articolo ti spiego in modo chiaro gradi, sintomi e soprattutto cosa significa la diagnosi ecografica: cosa vede davvero il radiologo e quali sono i limiti dell’ecografia oggi.
Cos’è la steatosi epatica
La steatosi epatica significa accumulo di grasso nel fegato. Oggi, nelle linee guida più recenti, potresti trovare anche i nuovi termini:
- SLD (Steatotic Liver Disease): termine “ombrello” per le patologie con fegato grasso.
- MASLD (Metabolic dysfunction–Associated Steatotic Liver Disease): fegato grasso associato a disfunzione metabolica (ad esempio obesità, diabete tipo 2, dislipidemia, ipertensione).
- MASH: quando, oltre al grasso, c’è anche infiammazione e danno cellulare (quello che prima spesso veniva chiamato NASH).
In pratica: nel linguaggio quotidiano, “steatosi epatica” e “fegato grasso” restano termini corretti e comprensibili. Le nuove sigle servono a inquadrare meglio la causa e il rischio.
Gradi: cosa vuol dire “grado 1, 2, 3”?
Nella steatosi epatica esistono due modi di parlare di “gradi”.
- Grado istologico (biopsia): definito dalla percentuale di cellule del fegato che contengono grasso (in genere: <5% = assente, 5–33% = lieve, 33–66% = moderata, >66% = severa).
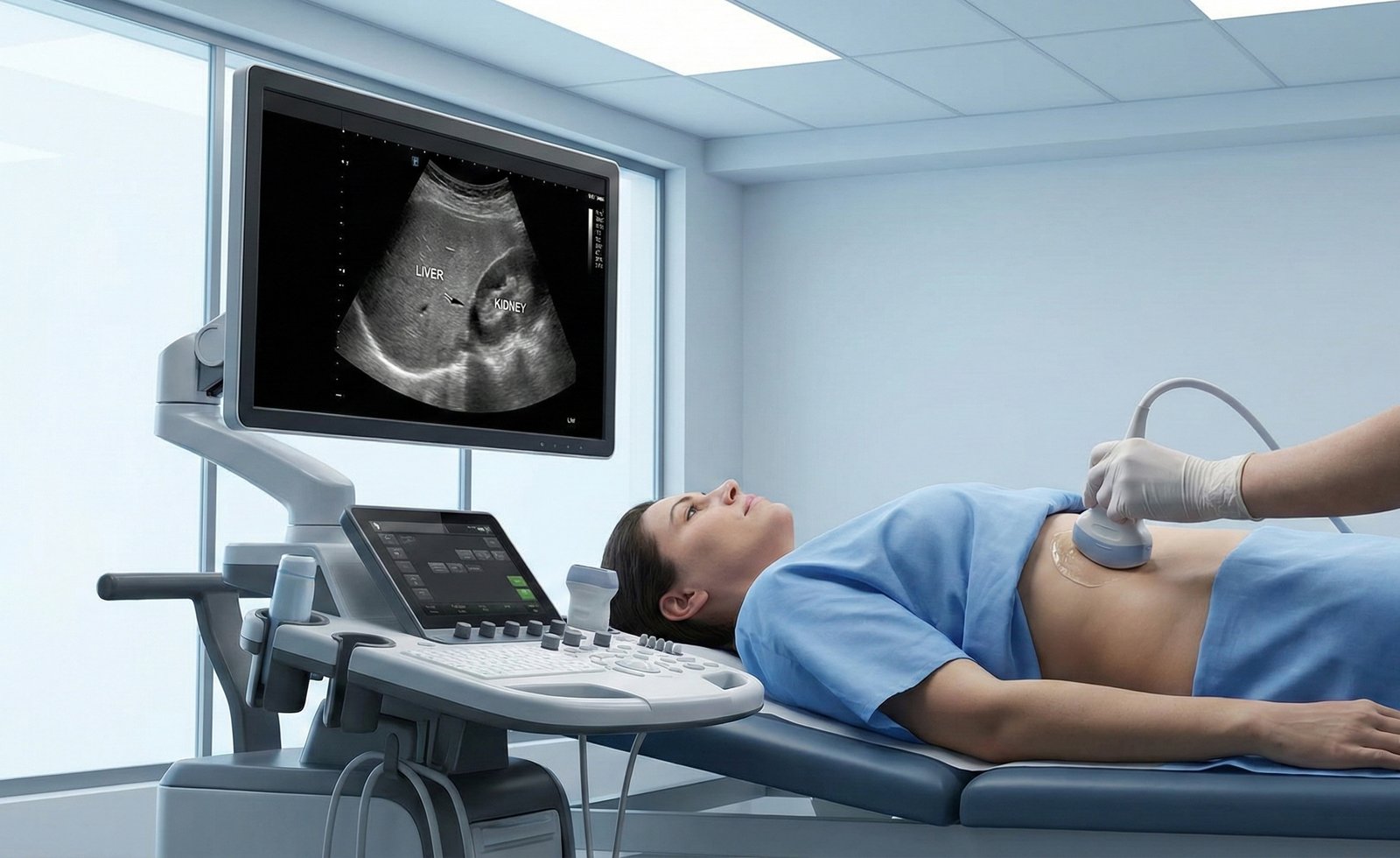
- Grado ecografico (quello che leggi più spesso nel referto): è una stima visiva basata sull’aspetto del fegato all’ecografia (più “brillante”, più attenuato, vasi meno nitidi, ecc.). È utilissimo nella pratica clinica, ma non è una misura “al millimetro”.
“Traduzione” dei termini tecnici che trovi nei referti ecografici
Ecco le parole che più spesso fanno preoccupare (ma che, spiegate bene, sono molto più semplici):
- Iperecogeno / aumentata ecogenicità: il fegato appare più chiaro/brillante del normale, spesso più del rene vicino. È un segno tipico di steatosi.
- Contrasto epato-renale aumentato: confronto “fegato vs rene”: se il fegato è molto più brillante, suggerisce grasso.
- Attenuazione acustica posteriore: l’eco “passa” peggio attraverso un fegato grasso → le parti più profonde si vedono meno.
- Sfocatura dei margini vascolari (vessel blurring): i contorni dei vasi intraepatici si distinguono peggio.
- Risparmio focale (Focal sparing): “isole” di fegato che non hanno steatosi dentro un fegato steatosico; non è per forza una massa, ma va interpretato dal radiologo nel contesto.
Perché è importante
Domanda: la steatosi epatica è pericolosa?
Risposta: spesso no nell’immediato, ma può essere un campanello d’allarme metabolico e, in una parte dei casi, può progredire verso infiammazione (MASH) e fibrosi nel tempo. Le linee guida recenti insistono molto sulla ricerca dei pazienti “a rischio” soprattutto se c’è diabete tipo 2 o obesità con altri fattori metabolici.
Domanda: se ho la steatosi epatica, devo fare subito altri esami?
Risposta: dipende dal contesto. In molti casi si parte da stile di vita + esami del sangue e da una valutazione del rischio di fibrosi con test non invasivi; l’imaging (ecografia, elastografia, a volte RM) aiuta a completare il quadro.
Domanda: posso avere steatosi epatica anche con transaminasi normali?
Risposta: sì. L’ecografia può rilevare segni di fegato grasso anche se gli esami del sangue sono nella norma; per questo il referto va letto insieme alla storia clinica.
Come funziona in pratica: percorso del paziente
Ecco un percorso “tipico” (che poi viene personalizzato):
- Ecografia addome
- conferma/descrive la steatosi epatica (spesso con grado),
- valuta dimensioni del fegato, vie biliari, milza, eventuali reperti associati.
- Inquadramento clinico-metabolico
- peso, circonferenza vita, pressione, glicemia/HbA1c, profilo lipidico,
- esami epatici (ALT, AST, GGT) e valutazione di altre cause.
- Stima del rischio di fibrosi (non invasiva)
- spesso si usano score e, se necessario, elastografia (quando disponibile), perché la vera “soglia” prognostica è la fibrosi.
- Follow-up
- può essere ecografico, clinico e laboratoristico, con frequenza decisa in base al rischio.
Vuoi saperne di più sulla steatosi epatica da una fonte scientifica affidabile?
Se vuoi chiarire il tuo quadro clinico e impostare un percorso diagnostico, prenota la tua prossima ecografia nella sezione Sedi e Prenotazioni.
Diagnosi ecografica: cosa vede davvero l’ecografia (e cosa no)
Segni ecografici principali
In B-mode (l’ecografia “classica”), la steatosi viene valutata soprattutto con:
- Aumento dell’ecogenicità del fegato (“fegato brillante”)
- Aumento del contrasto fegato-rene
- Attenuazione posteriore (visione più difficile in profondità)
- Ridotta nitidezza di vasi e diaframma
Gradi ecografici (semplificati)
- Grado 1 (lieve): fegato un po’ più brillante, vasi ancora ben visibili.
- Grado 2 (moderata): brillantezza più evidente, iniziale attenuazione e contorni vascolari meno netti.
- Grado 3 (severa): marcata attenuazione, vasi e diaframma difficili da definire.
Limite importante (che spiega tanti “perché”)
L’ecografia è molto brava quando il grasso è moderato-severo, ma può “perdersi” le forme lievi: quote di grasso più basse possono non essere rilevate con affidabilità.
Benefici e limiti
Benefici
- È un esame non invasivo, rapido e ripetibile.
- Non usa radiazioni (a differenza di TC).
- Permette al radiologo di valutare anche altri organi e reperti associati.
Limiti
- Quantificazione imprecisa: il “grado” è una stima visiva; non equivale a una percentuale esatta.
- Scende di accuratezza nelle forme lievi, e può essere più difficile in obesità o meteorismo intestinale.
- Non basta per dire se c’è infiammazione (MASH) o per stadiare con precisione la fibrosi: qui entrano in gioco elastografia, RM (es. PDFF) e valutazione epatologica quando indicato.
Il ruolo del radiologo
La differenza non la fa solo la macchina: la fa chi interpreta.
Il radiologo:
- distingue una steatosi diffusa da pattern che possono simulare lesioni (es. focal sparing o accumuli focali);
- valuta il contesto (fegato ingrandito, segni indiretti di ipertensione portale, milza, eventuale versamento);
- decide quando suggerire approfondimenti (es. elastografia, RM) o follow-up, evitando allarmismi inutili;
- scrive un referto che sia clinicamente utile: non solo “c’è steatosi”, ma anche “quanto”, “con quali segni” e “in che contesto”.
In altre parole: una buona ecografia è già un primo passo di prevenzione e diagnosi precoce del rischio metabolico.
FAQ – Domande Frequenti
La steatosi epatica dà sintomi?
Spesso no. Quando ci sono, sono aspecifici (stanchezza, peso al fianco destro), e vanno sempre contestualizzati.
La steatosi si vede sempre in ecografia?
No: le forme lievi possono sfuggire; l’ecografia è più affidabile quando il grasso è almeno moderato.
Il “grado 2” significa che ho già un danno grave?
Non automaticamente. Indica un aspetto ecografico moderato; la gravità clinica dipende soprattutto da fibrosi, fattori metabolici e follow-up.
Conclusioni
La steatosi epatica è frequente e, nella maggior parte dei casi, è un segnale utile: ti dice che vale la pena prendersi cura del metabolismo (peso, glicemia, lipidi) e impostare un percorso corretto, senza panico.
La diagnosi ecografica è un ottimo primo passo perché è sicura, accessibile e può guidare le scelte successive. E il radiologo ha un ruolo centrale: interpretare i segni, evitare equivoci, e indirizzare agli approfondimenti giusti quando servono.
Se sul referto leggi “steatosi grado 1/2/3”, il consiglio migliore è: non fermarti alla parola, ma usa quel dato per fare prevenzione in modo intelligente. Se vuoi, porta ecografia ed esami del sangue al tuo medico curante/epatologo per definire il rischio reale e il follow-up più adatto.
Riferimenti essenziali
- EASL–EASD–EASO Clinical Practice Guidelines (2024) sulla gestione della MASLD.
- AASLD – pagina informativa sulla nuova nomenclatura MASLD/MASH.
- EASL–EASD–EASO NAFLD Guidelines (2016) – definizioni e inquadramento (documento storico di riferimento).
- Dasarathy et al., affidabilità dell’ecografia e criteri (vessel blurring, ecc.).
- RSNA: review su limiti e prospettive della quantificazione del grasso con US.
- NCBI Bookshelf: soglie di definizione istologica e limiti di detection ecografica nelle forme lievi.