Specialista in Diagnostica per Immagini: RX, Ecografie, TC, RM, Mammografie
Introduzione
Quando una donna riceve il referto della mammografia e legge la parola microcalcificazioni, spesso la prima reazione è la preoccupazione. È comprensibile: il termine suona tecnico, non è immediatamente chiaro e su internet si associa subito al tumore al seno.
In realtà, le microcalcificazioni sono un reperto molto frequente e nella maggior parte dei casi non corrispondono a un tumore. Possono però essere, in alcune situazioni, il campanello d’allarme più precoce di un carcinoma mammario iniziale. Per questo è importante capire che cosa sono, perché compaiono e come vengono gestite.
In questo articolo proveremo a spiegare in modo semplice e chiaro cosa significano le microcalcificazioni viste alla mammografia, quale percorso diagnostico possono richiedere e qual è il ruolo del radiologo nel guidare la paziente in questi passaggi.
Cos’è una microcalcificazione alla mammografia
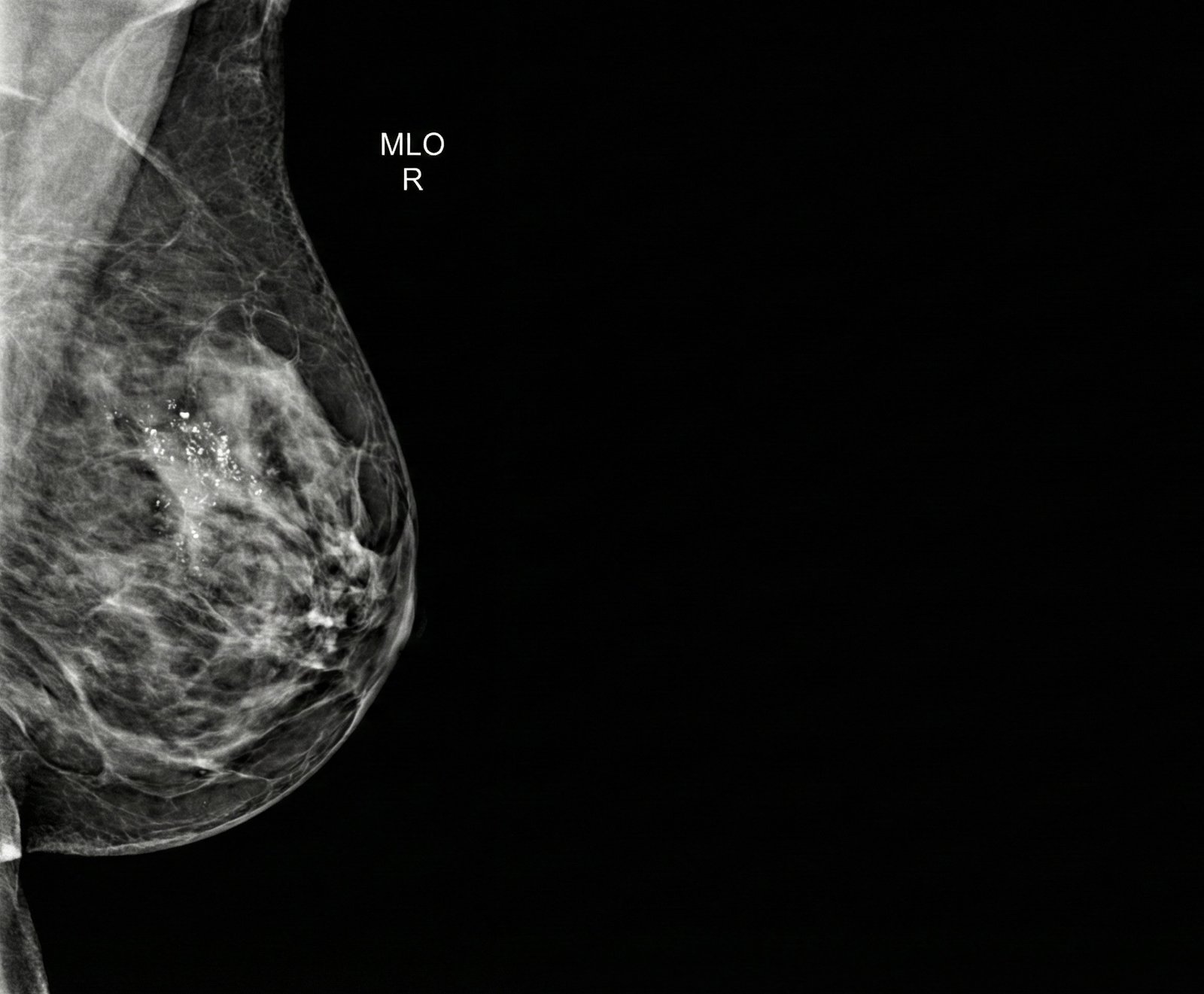
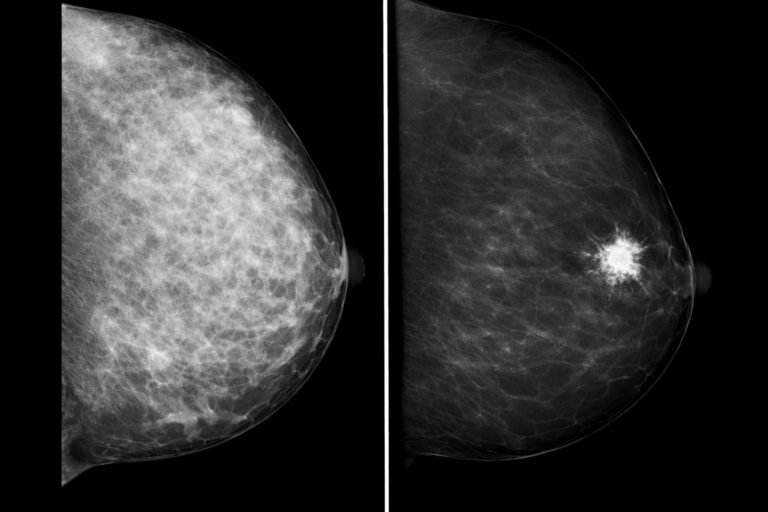
Nel linguaggio radiologico, con microcalcificazioni si indicano piccolissimi depositi di calcio all’interno del tessuto mammario, visibili alla mammografia come puntini bianchi, spesso raggruppati in piccole aree.
È utile distinguere:
- Macrocalcificazioni: calcificazioni più grandi, grossolane, spesso legate all’invecchiamento del seno, a esiti di infiammazione, traumi o interventi chirurgici. Quasi sempre hanno significato benigno.
- Microcalcificazioni: puntini molto piccoli, spesso inferiori a mezzo millimetro, talvolta isolati, talvolta organizzati in gruppi o “cluster”. A seconda della forma (morfologia) e di come sono distribuite nel seno possono essere completamente benigni oppure sospetti.
Alcuni esempi di microcalcificazioni benigne sono quelle dovute a piccole cisti, secrezioni in dotti mammari, esiti fibrocistici o calcificazioni vascolari. Altre, con un aspetto più irregolare o distribuite lungo i dotti, possono invece essere correlate a lesioni cosiddette preneoplastiche o a forme iniziali di carcinoma, come il carcinoma duttale in situ (DCIS).
Perché le microcalcificazioni in mammografia sono importanti
La mammografia è l’esame cardine per la diagnosi precoce del tumore al seno proprio perché è in grado di vedere microcalcificazioni molto prima che compaia un nodulo palpabile o qualunque sintomo.
In circa metà dei tumori non palpabili le microcalcificazioni sono il primo segno radiologico, e rappresentano il reperto più tipico nelle forme iniziali “in situ”, cioè ancora confinate ai dotti e non infiltranti il tessuto circostante. Intercettare un carcinoma in questa fase significa, nella grande maggioranza dei casi, poter proporre terapie meno aggressive e con altissime probabilità di guarigione.
D’altra parte, molte microcalcificazioni sono del tutto benigne. Il compito del radiologo è proprio quello di selezionare quali pattern meritano solo un controllo nel tempo e quali invece richiedono un approfondimento immediato.
In pratica, il radiologo valuta:
- Morfologia: microcalcificazioni rotondeggianti o “a tazza di tè” sono in genere benigne; forme sottili, lineari o ramificate, irregolari o “a chicchi di sale grosso” possono essere più sospette.
- Distribuzione: microcalcificazioni sparse un po’ ovunque nel seno hanno spesso significato benigno; se invece sono raggruppate in un’area limitata, oppure seguono il decorso di un dotto (distribuzione lineare o segmentaria), l’attenzione aumenta.
Questi elementi, insieme ad altri fattori (età, storia clinica, confronto con mammografie precedenti), permettono di collocare il reperto in una delle categorie del sistema BI-RADS, che guida la decisione tra semplice controllo e biopsia.
Come funziona in pratica (cosa succede dopo il referto):
Vediamo in concreto che cosa può accadere quando nel referto compare la parola microcalcificazioni.
1. Microcalcificazioni chiaramente benigne
Se il radiologo riconosce un pattern tipico benigno (per esempio calcificazioni vascolari, “a popcorn” in un fibroadenoma, “a latte di calcio” in piccole cisti), lo segnalerà come reperto non sospetto. In questi casi:
- non è necessario alcun approfondimento immediato;
- si prosegue con i normali intervalli di screening o con i controlli programmati dal senologo.
2. Microcalcificazioni dubbie ma a basso sospetto
In altre situazioni le microcalcificazioni non sono francamente maligne ma neppure tipicamente benigne. In questi casi il radiologo può proporre:
- una mammografia di approfondimento con ingrandimenti mirati, talvolta associata a tomosintesi (la “mammografia 3D”), per valutare meglio forma e distribuzione;
- un controllo ravvicinato (per esempio a 6–12 mesi), quando il sospetto è basso ma si preferisce seguire l’evoluzione nel tempo;
- un’ecografia di completamento, utile soprattutto per ricercare eventuali noduli associati, pur sapendo che l’ecografia non è sensibile quanto la mammografia nel vedere le microcalcificazioni.
3. Microcalcificazioni sospette: quando serve la biopsia
Se l’aspetto è considerato sospetto (per esempio microcalcificazioni fini, irregolari, lineari o ramificate, organizzate in cluster o con distribuzione segmentaria), la raccomandazione più frequente è eseguire una biopsia guidata dalla mammografia.
Nella pratica questo avviene di solito con una procedura chiamata:
- biopsia stereotassica o
- biopsia vacuum-assistita (VABB) in guida stereotassica o tomosintesi.
La paziente viene posizionata al mammografo, il seno viene compresso come per una mammografia, e un sistema computerizzato guida l’ago nella zona esatta in cui si trovano le microcalcificazioni. Si prelevano piccoli cilindri di tessuto che saranno analizzati dall’anatomo-patologo.
Al termine, nel punto campionato viene di solito lasciata una piccolo clip metallica (non pericolosa e invisibile esternamente) che servirà come riferimento per gli esami futuri.
Il referto istologico permetterà di sapere se quelle microcalcificazioni corrispondono a:
- un reperto benigno (per esempio mastopatia fibrocistica, adenosi sclerotizzante, calcificazioni secretorie);
- una lesione “a rischio” (B3), cioè né francamente benigna né francamente maligna, per la quale saranno discussi eventuali ulteriori prelievi o l’asportazione chirurgica mirata;
- un carcinoma in situ o infiltrante, che verrà poi preso in carico dall’équipe senologica (chirurgo senologo, oncologo, radioterapista, radiologo, anatomopatologo).
Benefici e limiti della diagnosi attraverso le microcalcificazioni
Il grande vantaggio delle microcalcificazioni è che consentono di diagnosticare tumori molto piccoli, spesso ancora in fase pre-invasiva. Questo si traduce, in molti casi, in interventi chirurgici più conservativi e in una prognosi decisamente migliore.
Esistono però anche alcuni limiti e aspetti da conoscere:
- Non tutte le microcalcificazioni «cattive» sono tumori invasivi: alcune corrispondono a lesioni preneoplastiche o a carcinomi in situ che possono avere un’evoluzione lenta. La decisione su come trattarle è sempre personalizzata.
- Non tutte le microcalcificazioni «strane» sono tumorali: una parte delle biopsie effettuate su reperti sospetti dimostra poi lesioni benigne. Questo fa parte del bilancio tra diagnosi precoce e rischio di esami invasivi non strettamente necessari.
- Una mammografia con microcalcificazioni sospette può essere completamente asintomatica: per questo aderire ai programmi di screening è fondamentale, anche se ci si sente bene e non si palpano noduli.
- Dose di radiazioni: la mammografia utilizza raggi X, ma le dosi impiegate sono molto basse e i benefici in termini di diagnosi precoce superano di gran lunga i rischi nella popolazione per cui lo screening è raccomandato.
Il ruolo del radiologo
Il radiologo è il medico che:
- Esegue e supervisiona l’esame: controlla che le immagini siano di buona qualità, chiede eventuali proiezioni aggiuntive, decide se integrare con ecografia o altri esami.
- Interpreta le immagini: valuta la presenza di noduli, distorsioni del parenchima e, appunto, microcalcificazioni, classificandole secondo il sistema BI-RADS e confrontandole con esami precedenti quando disponibili.
- Propone il percorso successivo: può consigliare un semplice controllo periodico, un approfondimento con esami aggiuntivi o una biopsia mirata.
- Esegue le procedure interventistiche: in molti centri è il radiologo senologo a eseguire la biopsia stereotassica o in tomosintesi, posizionare il clip e dialogare con la paziente durante e dopo la procedura.
- Partecipa al team multidisciplinare: discute i casi complessi con chirurghi, oncologi e anatomopatologi, contribuendo a definire la strategia terapeutica più adatta.
Per la paziente è importante sapere che dietro a una frase apparentemente “fredda” del referto c’è un ragionamento clinico articolato e condiviso all’interno di un percorso senologico strutturato.
Esempi di patologie correlate alle microcalcificazioni
Per capire meglio, possiamo raggruppare le condizioni più spesso associate alle microcalcificazioni mammografiche.
Microcalcificazioni tipicamente benigne
- Mastopatia fibrocistica e adenosi: possono dare microcalcificazioni rotondeggianti o “a latte di calcio”, spesso distribuite in varie aree del seno.
- Calcificazioni secretorie (o distrofiche): legate a piccole secrezioni nei dotti, talvolta a esiti di infiammazione o di interventi. Spesso presenti in donne più adulte.
- Calcificazioni vascolari: seguono il decorso dei vasi sanguigni e hanno un aspetto tubulare o “a binario”. Sono un reperto benigno ma talvolta indicano un quadro di aterosclerosi sistemica.
Microcalcificazioni associate a lesioni a rischio o tumorali
- Lesioni B3 (a rischio indeterminato): papillomi intraduttali, lesioni a cellule colonnari, iperplasie atipiche possono presentarsi con microcalcificazioni. Richiedono spesso un inquadramento chirurgico o un follow-up ravvicinato.
- Carcinoma duttale in situ (DCIS): è la forma più frequentemente associata a microcalcificazioni lineari, ramificate, finemente pleomorfe e organizzate in cluster o con distribuzione segmentaria.
- Carcinoma duttale infiltrante: in alcuni casi il tumore invasivo è accompagnato da una componente in situ calcificata, per cui le microcalcificazioni possono essere il primo segno che porta a scoprire anche la parte infiltrante.
Questi esempi non servono a spaventare, ma a spiegare perché il radiologo prende molto sul serio l’analisi delle microcalcificazioni e perché, talvolta, consiglia una biopsia anche in assenza di noduli.
Conclusioni e messaggi chiave per le pazienti:
- Microcalcificazione non significa automaticamente tumore: è un segnale che va interpretato da uno specialista, non un verdetto.
- La mammografia è l’esame di riferimento per individuare le microcalcificazioni e quindi per intercettare molte forme di tumore al seno in fase iniziale.
- Se il referto segnala microcalcificazioni sospette e propone una biopsia, non è un “eccesso di zelo”, ma la scelta più sicura per avere una diagnosi precisa.
- Affidarsi a un percorso senologico strutturato, con radiologi dedicati alla patologia mammaria, permette di bilanciare al meglio diagnosi precoce, minimizzazione degli esami invasivi e personalizzazione del trattamento.
Il consiglio finale è semplice: mantenere con regolarità i controlli consigliati, conservare gli esami precedenti e non esitare a chiedere spiegazioni al radiologo o al senologo di riferimento. Comprendere il significato di ciò che si legge in un referto aiuta a ridurre l’ansia e a vivere la prevenzione in modo più consapevole.
Riferimenti essenziali
- Kim SY et al. Malignancy risk stratification of suspicious microcalcifications: a study based on the 5th edition of BI-RADS. Eur J Radiol. 2015.
- Kim D et al. Assessment of malignant risk stratification of mammographic microcalcifications according to BI-RADS 5th edition. Eur J Radiol. 2023.
- Azam S et al. Mammographic microcalcifications and risk of breast cancer. Br J Cancer. 2021.
- Shia WC et al. Enhancing microcalcification detection in mammography using artificial intelligence. Diagnostics (Basel). 2024.
- Hegde SS et al. Malignancy risk stratification of suspicious breast microcalcifications detected on mammography. 2025.
- European Commission Initiative on Breast Cancer (ECIBC). European guidelines for breast cancer screening and diagnosis.
- Istituto Superiore di Sanità – SNLG. Linee guida per lo screening e la diagnosi del tumore della mammella. Aggiornamento 2024.
- AIOM. Linee guida Neoplasie della mammella. Edizione 2021.
- Radiology Assistant. Differential of breast calcifications. Consultato il 2025.
Letture consigliate
- AIRC. “Mammografia: cos’è, come si effettua” e “Mammografia ed ecografia mammaria: da che età, ogni quanto farle e perché”.
- LILT (Lega Italiana per la Lotta contro i Tumori). Opuscoli informativi su prevenzione del tumore al seno e ruolo della mammografia.
- Siti web delle Breast Unit e delle strutture di senologia di riferimento regionali, che spesso dedicano sezioni specifiche alle microcalcificazioni e ai percorsi diagnostici.