Specialista in Diagnostica per Immagini: RX, Ecografie, TC, RM, Mammografie
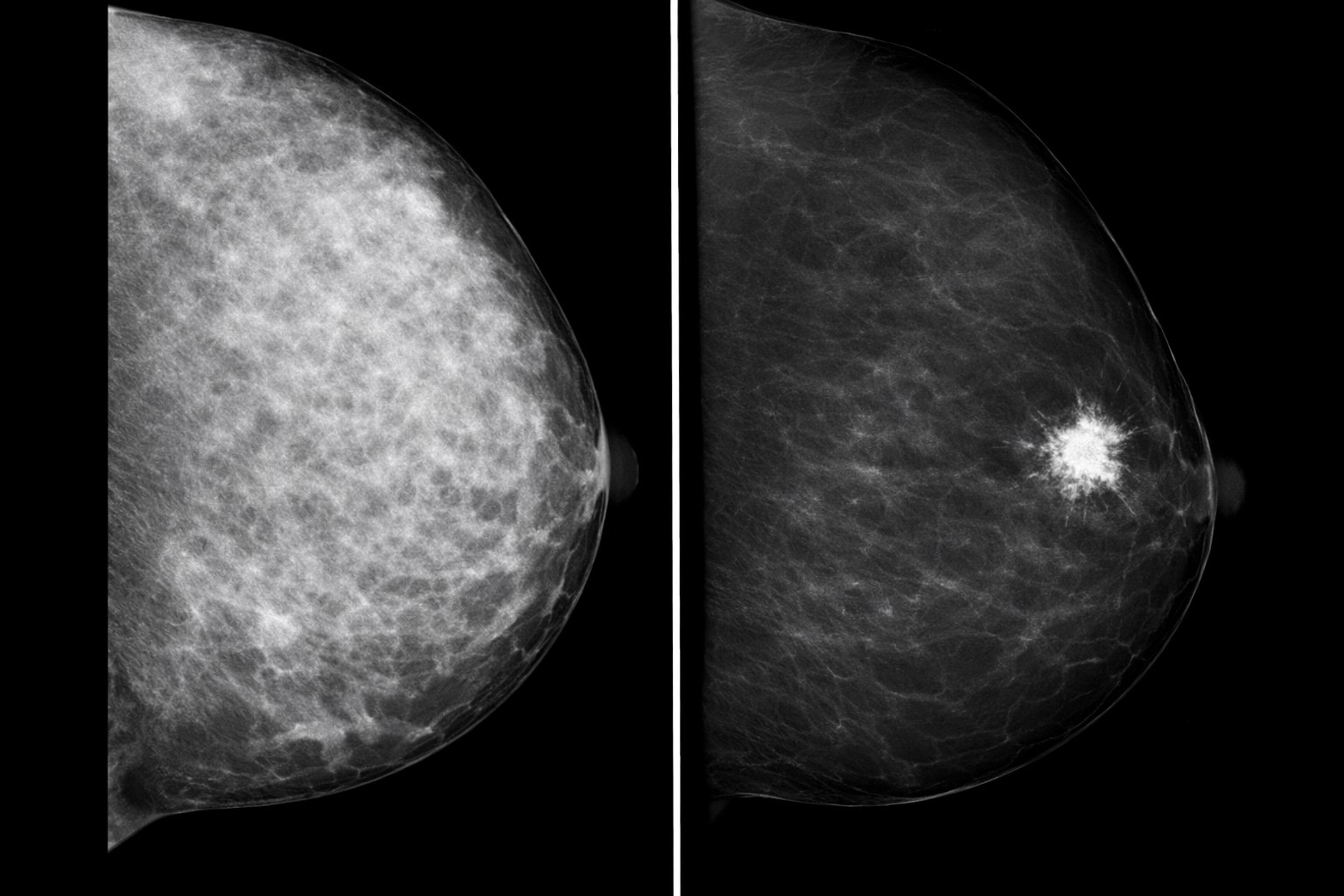
Leggere sul referto “mammella densa” o “parenchima diffusamente radiopaco” può lasciare una sensazione strana: non è una diagnosi, ma suona come un ostacolo. In effetti lo è, nel senso più pratico possibile: in un seno molto denso, la mammografia “standard” può faticare a far emergere alcune opacità, perché ghiandola e lesioni possono avere una densità simile.
È qui che entra in gioco la mammografia con mezzo di contrasto (CESM): un esame che unisce la mammografia tradizionale a un’informazione “in più”, legata alla vascolarizzazione. In altre parole, oltre a “fotografare” la struttura, prova a mettere in evidenza ciò che è più attivo dal punto di vista biologico.
L’obiettivo non è fare “più esami”, ma fare l’esame giusto al momento giusto, soprattutto quando serve una risposta più chiara in tempi ragionevoli. E, come sempre in senologia, il valore massimo nasce dall’integrazione: immagini, sintomi, storia clinica e giudizio del medico radiologo.
Cos’è la CESM
La CESM (chiamata anche CEM – contrast-enhanced mammography) è una mammografia eseguita dopo la somministrazione endovenosa di un mezzo di contrasto iodato. Il contrasto tende a concentrarsi (in misura variabile) in aree con maggiore perfusione e neoangiogenesi, rendendo alcune lesioni più riconoscibili rispetto alla sola mammografia.
Perché la densità mammaria conta così tanto
Nella mammografia, il tessuto adiposo appare più “scuro”, mentre la ghiandola appare più “bianca”. Il problema è che anche molte lesioni (benigne o maligne) possono apparire “bianche”: in un seno molto denso è come cercare un dettaglio chiaro su uno sfondo già chiaro.
Ecco perché, nei seni densi:
- alcune alterazioni possono non essere evidenti alla mammografia standard;
- spesso si integra con ecografia, e in casi selezionati con tecniche con contrasto (RM o CESM), per aumentare la sensibilità del percorso diagnostico.
Termini tecnici frequenti nei referti
- Mammella densa / radiopaca: molta ghiandola rispetto al grasso; la lettura mammografica può essere più complessa (approfondimento sul seno denso).
- Enhancement / captazione / presa di contrasto: area che “si accende” dopo contrasto; non significa automaticamente tumore, ma richiede interpretazione.
- LE (low-energy): immagini simili alla mammografia standard (utili anche per le microcalcificazioni).
- Recombined: immagini “ricombinate” che evidenziano la distribuzione del contrasto.
- Margini (regolari, indistinti, spiculati): descrivono il bordo di una lesione e influenzano il livello di sospetto.
- Microcalcificazioni: minuscoli depositi di calcio; forma e distribuzione guidano la gestione (le abbiamo già trattate qui).
- BI-RADS: categoria di rischio e raccomandazione (controllo, approfondimento, biopsia).
Perché è importante
La CESM a cosa serve, in pratica?
Risposta diretta: serve a chiarire e completare la valutazione quando mammografia ed ecografia non bastano, oppure quando è necessario definire meglio l’estensione di una malattia già nota (ad esempio prima della chirurgia).
È utile soprattutto nei seni densi?
Risposta diretta: sì, è uno degli scenari in cui la CESM può essere particolarmente preziosa, perché aggiunge un “secondo livello” di lettura: non solo la forma, ma anche la dinamica di contrasto.
Può sostituire la risonanza magnetica della mammella?
Risposta diretta: in alcune situazioni può rappresentare un’alternativa valida, soprattutto se la RM non è eseguibile o non disponibile in tempi compatibili. In altre indicazioni, la RM resta preferibile: non esiste un “vincitore” assoluto, esiste l’esame più appropriato per quella paziente e quel quesito clinico.
Come funziona in pratica
1) Prima dell’esame: creatinina e valutazione clinica
Nella pratica dei centri senologici, la creatinina (o eGFR) viene in genere sempre richiesta prima di una CESM, perché il contrasto iodato viene eliminato principalmente dai reni. Non è un dettaglio burocratico: è una misura di sicurezza.
Vengono inoltre raccolte informazioni su:
- reazioni pregresse a mezzo di contrasto,
- allergie significative,
- terapia in corso e condizioni cliniche rilevanti.
2) Dose del contrasto: rapportata al peso
La quantità di mezzo di contrasto è calcolata in base al peso (mg di iodio/kg), secondo il protocollo del centro. Questo consente di standardizzare la qualità dell’esame e, soprattutto, di mantenere un profilo di sicurezza adeguato.
3) Durante l’esame: tempi e acquisizione
- Si posiziona un accesso venoso e si inietta il contrasto.
- Dopo un intervallo breve (variabile per protocollo), si eseguono le proiezioni mammografiche con compressione, come nella mammografia standard.
- L’apparecchiatura acquisisce immagini a doppia energia:
- LE: componente “classica” (morfologia + microcalcificazioni)
- Recombined: componente “con contrasto” (aree che captano)
4) Dopo l’esame: referto e possibili step
A seconda dell’esito, i passaggi successivi possono essere:
- rientro nei controlli programmati,
- approfondimento mirato con ecografia o proiezioni aggiuntive,
- indicazione a biopsia se il reperto risulta sospetto.
Benefici e limiti
Benefici principali
- Migliora la lettura nei seni densi: quando la mammografia standard “vede tutto bianco”, la componente con contrasto può far emergere differenze utili.
- Unisce morfologia e informazione funzionale: non guardi solo la “forma”, ma anche il comportamento vascolare.
- Tempi spesso più rapidi rispetto alla RM e percorso più snello in molti contesti.
Punto chiave: microcalcificazioni
Qui vale la pena essere molto chiari: le microcalcificazioni, che sono un elemento centrale in molte diagnosi (e nel sospetto di alcune forme non invasive), sono un terreno forte della mammografia.
La RM non è lo strumento migliore per “vedere” microcalcificazioni come tali; può mostrare segni indiretti in alcuni casi, ma non nasce per quello. La CESM, invece, mantiene la componente mammografica LE: questo significa che puoi valutare microcalcificazioni + enhancement nello stesso esame, un vantaggio pratico notevole quando il quesito clinico richiede entrambe le informazioni.
Limiti e aspetti da sapere
- Radiazioni: la CESM comporta una dose complessiva superiore alla mammografia standard, perché acquisisce due componenti per proiezione. Il punto è sempre il rapporto rischio/beneficio: se l’esame è indicato, il beneficio diagnostico è normalmente considerato prevalente.
- Contrasto iodato: le reazioni avverse esistono (di solito lievi, raramente importanti). Per questo si valutano anamnesi e funzione renale.
- Falsi positivi/negativi: una captazione non equivale automaticamente a malignità e, viceversa, non tutte le lesioni captano in modo evidente. Per questo la CESM non vive da sola: si integra in un percorso.
Il ruolo del radiologo
Nella CESM la tecnologia è fondamentale, ma la differenza la fa la competenza clinica:
- scegliere quando la CESM è davvero l’esame giusto (e quando è meglio RM, tomosintesi o un approfondimento ecografico mirato);
- leggere in modo integrato LE + recombined, senza “farsi ipnotizzare” dall’enhancement;
- correlare con ecografia, precedenti, sintomi e storia clinica;
- tradurre il risultato in una decisione concreta: follow-up appropriato, ulteriori immagini o biopsia quando serve.
In senologia moderna, il radiologo non è un “refertatore”: è un regista del percorso diagnostico.
FAQ – Domande frequenti
La creatinina serve sempre prima della CESM?
Nella maggior parte dei centri sì: viene tipicamente richiesta per valutare la funzione renale prima del mezzo di contrasto iodato.
Se ho un seno denso, la CESM è sempre necessaria?
No. Dipende dal motivo della richiesta e dal risultato di mammografia/eco. A volte basta l’ecografia; altre volte serve un esame con contrasto (CESM o RM).
La CESM “accende” solo i tumori?
No. Anche alcune condizioni benigne possono captare. Conta il pattern, il contesto e l’insieme dei reperti.
Conclusioni
La mammografia con mezzo di contrasto (CESM) è uno strumento molto utile quando serve “andare oltre” la mammografia standard, soprattutto nei seni molto densi o quando bisogna chiarire un dubbio in tempi rapidi. Il suo punto di forza è la combinazione: mammografia (anche microcalcificazioni) + informazione da contrasto.
Il messaggio più importante, però, è un altro: il miglior esame non è quello “più avanzato”, ma quello più appropriato per la tua situazione. Se ti hanno proposto la CESM, l’obiettivo è aumentare la precisione del percorso e ridurre incertezze, perdite di tempo o esami ripetuti.
Se hai un referto che ti preoccupa o vuoi capire quale sia l’iter corretto, parlane con il radiologo: è la figura che può spiegarti perché un esame è indicato e cosa cambia davvero nella gestione.