Specialista in Diagnostica per Immagini: RX, Ecografie, TC, RM, Mammografie
Introduzione
L’8 novembre non è una data qualunque per la medicina: è il compleanno della radiologia. In questo giorno, nel 1895, un fisico tedesco osservò per la prima volta una nuova forma di radiazione capace di “vedere” attraverso i tessuti. Da allora, i raggi X hanno rivoluzionato la diagnosi, la chirurgia, l’oncologia e perfino l’organizzazione degli ospedali.
Celebrare la Giornata mondiale della radiologia (International Day of Radiology, IDoR) significa ricordare quanto le immagini guidino cure migliori e più sicure. È anche l’occasione per valorizzare il lavoro di radiologi, tecnici e fisici medici, e per ribadire che la prevenzione passa spesso da un esame fatto al momento giusto, con il giusto quesito clinico.
Cos’è la Giornata mondiale della radiologia
L’IDoR si celebra ogni anno l’8 novembre, la data dell’osservazione dei raggi X da parte di Wilhelm Conrad Röntgen. L’iniziativa è stata lanciata nel 2012 come progetto congiunto della European Society of Radiology (ESR), della Radiological Society of North America (RSNA) e dell’American College of Radiology (ACR). L’obiettivo: sensibilizzare cittadini e professionisti sul valore dell’imaging nella sanità moderna.
La scoperta dei raggi X: una storia che sembra un romanzo
Nell’autunno del 1895, Röntgen stava studiando i tubi a vuoto utilizzati per produrre “raggi catodici”. Coprì uno di questi tubi con cartone nero, spense le luci e notò, a distanza, un lieve bagliore su uno schermo ricoperto di platinocianuro di bario: qualcosa, invisibile, attraversava il cartone. Per indicare l’ignoto, chiamò quel fenomeno “X-rays”, raggi X.
Nelle settimane successive, Röntgen dormì in laboratorio, provando materiali, distanze e tempi di esposizione. Scoprì che alcune sostanze (come il piombo) bloccavano i raggi, mentre altre li lasciavano passare, generando ombre. Il 28 dicembre 1895 inviò il manoscritto “Ueber eine neue Art von Strahlen” agli Atti della Società Fisico-Medica di Würzburg e in pochi giorni gli estratti con le immagini fecero il giro d’Europa. Nel 1901 fu insignito del primo Premio Nobel per la Fisica.
L’aneddoto
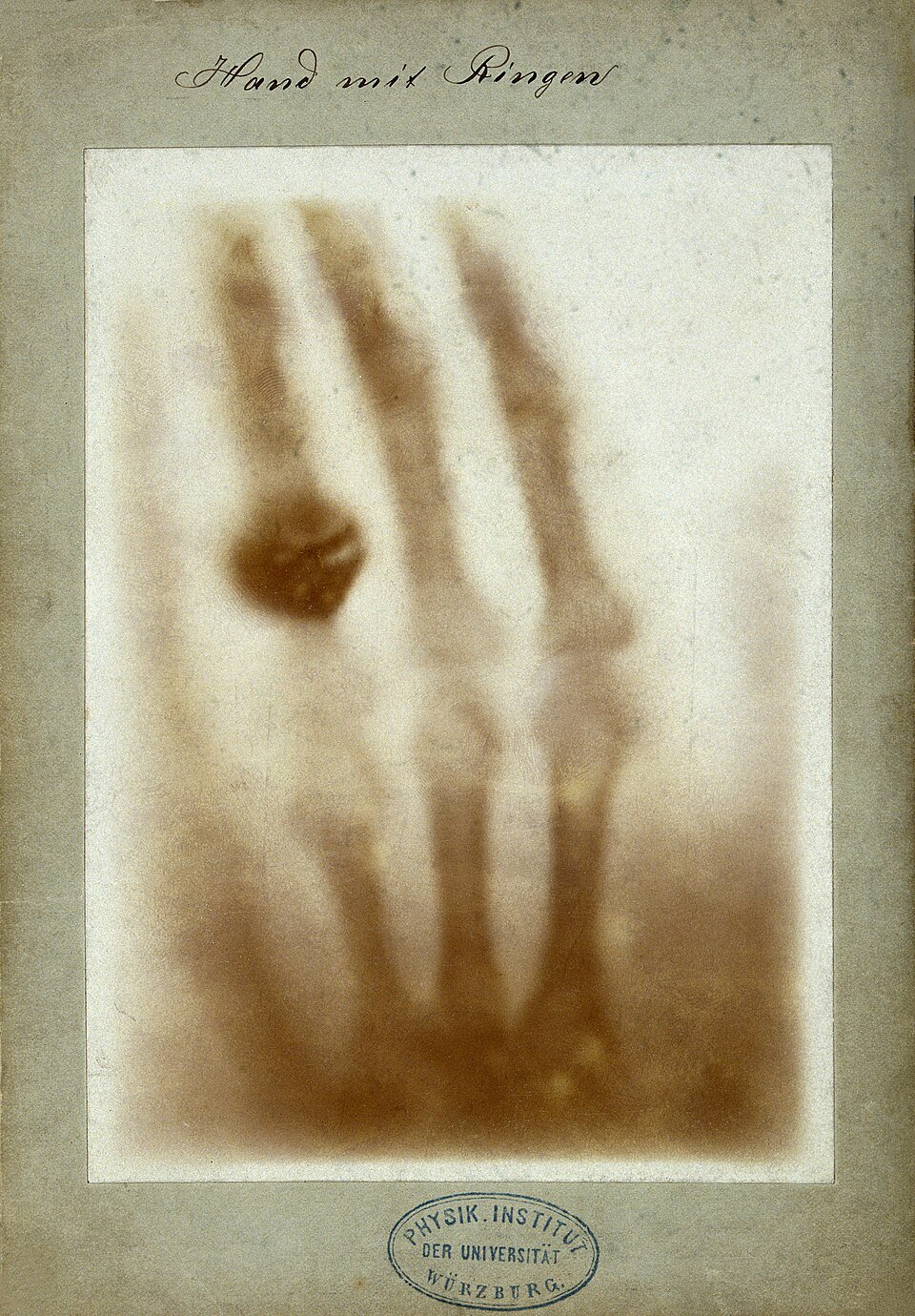
Il 22 dicembre 1895 Röntgen realizzò una radiografia della mano della moglie, Anna Bertha, che mostrava nettamente le ossa e l’anello nuziale. Fonti museali e storiche riferiscono che, vedendo l’immagine, avrebbe esclamato: “Ho visto la mia morte”.
I primi usi clinici (e i rischi dei pionieri)
Già nel gennaio 1896, a Birmingham, John Hall-Edwards utilizzò i raggi X in condizioni cliniche per localizzare un ago nella mano di un paziente, guidando l’intervento chirurgico; poco dopo la radiologia entrò anche in ambito militare per individuare proiettili e fratture. Questi impieghi si diffusero rapidamente nelle guerre di fine Ottocento e inizio Novecento.
L’entusiasmo, però, costò caro ai pionieri. L’assistente di Thomas Edison, Clarence Dally, morì nel 1904 per complicanze da esposizione massiva: un monito che portò alle prime regole di protezione.
Durante la Prima guerra mondiale, Marie Curie contribuì a schierare le unità radiologiche mobili (“Petites Curies”), portando gli esami vicino al fronte e salvando arti e vite grazie a diagnosi più rapide.
Perché è importante oggi
Radiografia, TC, mammografia, fluoroscopia e procedure interventistiche guidate dalle immagini sono diventate colonne portanti della medicina. Tuttavia, come per qualunque esposizione a radiazioni ionizzanti, valgono tre principi cardine: giustificazione (l’esame è davvero utile?), ottimizzazione (dose la più bassa ragionevolmente ottenibile, ALARA) e controllo di qualità. Questi principi sono alla base delle raccomandazioni di ICRP, IAEA e OMS. iaea.org+2NCBI+2
Per dare un’idea degli ordini di grandezza: una radiografia del torace comporta in genere una dose molto bassa (circa 0,1 mSv), mentre una TC total body può arrivare a decine di mSv e va prescritta con maggiore cautela. La scelta appropriata dell’esame, specie nei bambini e in chi deve ripetere controlli frequenti, è parte essenziale della buona medicina. NCBI+1
Come funziona in pratica (per il paziente)
Per una radiografia standard l’iter è semplice: si rimuovono oggetti metallici, si viene posizionati dall’operatore (tecnico di radiologia), si esegue uno o più scatti spesso trattenendo il respiro per pochi secondi. L’esame non è doloroso, dura in media pochi minuti e la dose è contenuta. In caso di gravidanza sospetta è importante avvisare prima dell’esame, così da valutare alternative o protezioni aggiuntive. Il radiologo valida le immagini, le interpreta e redige il referto, che guida le decisioni cliniche del curante.
Benefici e limiti
I raggi X hanno un rapporto costo-beneficio eccellente per molte condizioni: fratture, polmoniti, occlusioni intestinali, posizionamento di dispositivi. Sono rapidi, diffusi e relativamente economici. Il limite principale è la radiazione ionizzante, che impone l’uso consapevole e protocolli ottimizzati; inoltre, i raggi X mostrano soprattutto differenze di densità, quindi in alcuni casi servono metodiche complementari (ecografia, RM, TC con mezzo di contrasto) per rispondere al quesito clinico. Le società scientifiche e le agenzie regolatorie forniscono indicazioni chiare su quando indicare e come ottimizzare gli esami.
Esempi clinici comuni
- Trauma osseo: radiografie per sospette fratture di polso, caviglia, femore.
- Torace: sospetta polmonite, scompenso cardiaco, controllo di cateteri e drenaggi.
- Addome acuto: occlusione, perforazione (con segni indiretti).
- Odontoiatria: ortopantomografia (quando indicata).
Questi scenari mostrano perché la radiologia è spesso il primo snodo diagnostico del percorso di cura.
Il ruolo del radiologo
Il radiologo non “scatta foto”: formula un’ipotesi diagnostica per immagini partendo dal quesito clinico, sceglie la tecnica più appropriata (giustificazione), supervisiona il lavoro del team tecnico, garantisce protocolli a bassa dose(ottimizzazione), interpreta le immagini e redige un referto chiaro e utile. La figura del radiologo è anche centrale nella sicurezza del paziente, nella presa in carico multidisciplinare e nella comunicazione dei risultati al clinico, alle volte direttamente al paziente. È un lavoro tanto clinico quanto tecnologico.
Conclusioni
L’8 novembre celebriamo un’idea nata in un laboratorio buio che, in poco più di un anno, entrò in corsia e sui campi di battaglia, cambiando la medicina per sempre. Oggi la radiologia è più precisa, veloce e sicura grazie a regole, tecnologia e professionalità. Il messaggio per cittadini e professionisti è lo stesso: l’esame giusto, al momento giusto, per il paziente giusto, con la guida del radiologo. È così che onoriamo lo spirito della scoperta di Röntgen e continuiamo a tradurlo in salute.
Letture consigliate
- ESR – EuroSafe Imaging: informazioni per i pazienti. eurosafeimaging.org
- ESR/RSNA/ACR – Storia della Radiologia (serie “The Story of Radiology”). IDOR
- RadiologyInfo.org – Pagine divulgative sugli esami più comuni. Radiologyinfo.org