Specialista in Diagnostica per Immagini: RX, Ecografie, TC, RM, Mammografie
Dalla vita quotidiana alla diagnosi precoce con mammografia ed ecografia (e cosa cambia nei seni densi).
La prevenzione del tumore al seno non è un “evento” una volta l’anno, ma un percorso continuo che unisce stili di vita salutari, ascolto del proprio corpo e programmi di screening organizzato. È un tema che riguarda tutte le donne, a ogni età, e che negli ultimi anni ha aumentato le possibilità di diagnosi precoce e di cura efficace. In Italia, i programmi di screening sono offerti dal SSN, con ripresa post-pandemica e azioni per estendere progressivamente le fasce d’età secondo le raccomandazioni europee.
In parole semplici: prevenire significa ridurre il rischio dove possibile (prevenzione “primaria”) e scoprire presto eventuali lesioni quando sono piccole e curabili (prevenzione “secondaria”, cioè lo screening).
Che cos’è la prevenzione del tumore al seno
Parliamo di due binari che viaggiano insieme.
1) Prevenzione primaria (stili di vita): mantenere un peso sano, muoversi con regolarità, limitare o evitare l’alcol, non fumare e, quando possibile, allattare al seno. Sono comportamenti sostenuti dall’OMS e dal European Code Against Cancer per ridurre il rischio di vari tumori, seno compreso.
2) Prevenzione secondaria (screening): la mammografia è l’esame cardine. In Italia l’offerta organizzata è rivolta alla popolazione femminile 50–69 anni; a livello europeo, il Consiglio UE ha suggerito di considerare l’estensione 45–74 anni e l’uso di mammografia digitale o tomosintesi, valutando la RM nei casi appropriati. L’ECIBC raccomanda programmi organizzati (non opportunistici), con intervalli definiti.
Perché è importante
Scoprire un tumore in fase iniziale significa trattamenti meno invasivi e prognosi migliori. Le linee guida europee ECIBC confermano che i programmi organizzati riducono la mortalità specifica per tumore della mammella e devono essere strutturati per età e intervalli.
Come funziona in pratica: prima/durante/dopo
Prima dell’esame
Riceverai un invito (nelle aree coperte dallo screening) o, se lo effettui privatamente, prenoterai il controllo su indicazione del medico. Il giorno dell’esame non usare deodoranti, talco o creme sul torace, perché possono creare artefatti. Se hai cicli mestruali, cerca di fissare l’esame la settimana dopo le mestruazioni, quando il seno è meno sensibile. Porta con te mammografie precedenti per il confronto.
Durante l’esame
La mammografia dura in media una ventina di minuti. Il seno viene compresso per pochi secondi per immagine: può essere fastidioso ma non danneggia il tessuto e serve per ottenere immagini nitide con la dose più bassa possibile. La dose tipica di una mammografia di screening (2 proiezioni per seno) è circa 0,4 mSv: il beneficio diagnostico supera ampiamente i rischi.
Dopo l’esame
Le immagini sono lette dal radiologo; nei programmi pubblici può esserci doppia lettura e, se serve, una richiamata per approfondimenti (ulteriori proiezioni, ecografia, tomosintesi mirata). Un richiamo non significa avere un tumore: è un controllo di qualità dell’immagine o di un’area che merita più attenzione.
E l’autopalpazione?
È utile a conoscere il proprio seno e segnalare cambiamenti, ma non sostituisce la mammografia o i controlli clinici: alcune lesioni sono troppo piccole per essere palpate. Se noti novità (nodulo, retrazioni, secrezioni), contatta il medico senza attendere.
Benefici e limiti
Benefici
- Riduzione della mortalità specifica grazie alla diagnosi precoce in programmi organizzati.
- Più chance di terapie conservative (chirurgia meno estesa, talvolta meno chemioterapia).
Limiti (da conoscere)
- Falsi positivi e richiamate: alcune immagini risultano dubbie e richiedono esami in più; spesso l’esito è benigno.
- Sovradiagnosi: una quota di tumori molto lenti potrebbe non dare mai problemi clinici; se ne parla apertamente nei programmi organizzati.
- Radiazioni: dosi basse e controllate; il rapporto beneficio/rischio resta favorevole nello screening.
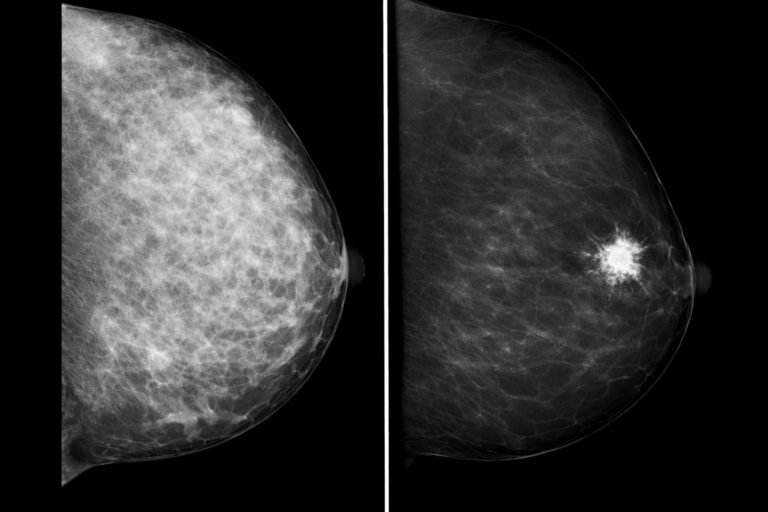
Densità del seno e screening “su misura”
La densità mammaria (quanta ghiandola rispetto al grasso) può “mascherare” alcune lesioni alla mammografia e si associa a un rischio lievemente aumentato. Detto questo, la mammografia resta insostituibile per identificare le microcalcificazioni, che spesso sono il primo segno di carcinoma in situ (DCIS): l’ecografia non visualizza bene le microcalcificazioni e, se devono essere biopsiate, si usano tecniche stereotassiche guidate dalla mammografia.
Nei seni molto densi, associare l’ecografia alla mammografia è essenziale come integrazione clinica, perché aiuta a individuare noduli solidi non calcifici e a chiarire reperti dubbî, aumentando l’individuazione di alcuni tumori “occultati” dalla densità; al tempo stesso può comportare più richiami. Nello screening di popolazione l’aggiunta sistematica dell’ecografia non è universalmente raccomandata per tutte: si usa in modo personalizzato, in base a età, rischio e valutazione del radiologo.
Sulla tecnologia, le linee ECIBC considerano l’uso di tomosintesi digitale (DBT) oppure mammografia digitale (DM) nei programmi organizzati; quando si usa la DBT si preferisce associare una sintesi 2D al posto della 2D “vera” per contenere la dose.
Chi è a rischio più alto e cosa cambia
Chi ha una storia familiare importante o una mutazione genetica (es. BRCA1/2, PALB2) accede a percorsi dedicati: sorveglianza precoce e intensiva, spesso con RM annuale in giovane età e introduzione della mammografia secondo età e profilo di rischio. Le Linee Guida ESMO indicano l’avvio della sorveglianza intensificata intorno ai 30 anni (o 5 anni prima del caso più giovane in famiglia), con RM annuale, intervallata all’ecografia e mammografia aggiunta più avanti.
Il ruolo del radiologo
Il radiologo non “guarda solo le immagini”:
- sceglie l’esame giusto per età e rischio (DM, DBT, ecografia, RM);
- garantisce qualità e sicurezza (protocolli, controllo dose, confronti con esami precedenti);
- interpreta i risultati con linguaggio standardizzato (BI-RADS) e spiega i passi successivi;
- lavora in team con senologo, oncologo, chirurgo e anatomo-patologo nell’intero percorso, dalla diagnosi al follow-up.
Conclusioni
La prevenzione del tumore al seno è fatta di piccoli gesti quotidiani (muoversi di più, limitare l’alcol, controllare il peso, se possibile allattare) e di scelte organizzate (aderire allo screening, eseguire gli approfondimenti quando richiesti). Il messaggio chiave è semplice: prima si vede, meglio si cura. Affidati a percorsi strutturati e a professionisti dedicati: è il modo più efficace per proteggere la tua salute oggi e domani.
Riferimenti essenziali
- ECIBC – European guidelines on breast cancer screening and diagnosis. Raccomandazioni per programmi organizzati e intervalli di screening. cancer-screening-and-care.jrc.ec.europa.eu
- Consiglio UE (2022). Nuove raccomandazioni sullo screening oncologico: fascia 45–74 suggerita, DM o DBT suggerite; considerare RM quando appropriata. EUR-Lex
- EpiCentro–ISS (2024). Programmi di screening oncologico in Italia: stato dell’offerta, coperture e recepimento delle raccomandazioni UE. EpiCentro
- RadiologyInfo (RSNA/ACR). Mammografia: preparazione, cosa aspettarsi, dose e limiti. Radiologyinfo.org
- American Cancer Society. Dose tipica di una mammografia di screening ≈ 0,4 mSv. American Cancer Society
- MD Anderson Cancer Center. Le calcificazioni possono essere il primo segno di DCIS. MD Anderson Cancer Center
- NHS Cambridge University Hospitals. La maggior parte delle calcificazioni non si vede all’ecografia; biopsia guidata con mammografia. Cambridge University Hospitals
- EUSOBI (consenso). RM di screening raccomandata nelle donne con seno estremamente denso. eusobi.org
- Marcon M. et al., 2024 (PMC). Raccomandazioni generali sullo screening: RM per seni estremamente densi; ecografia come alternativa quando RM non disponibile. PMC
- ECIBC – Documenti EtD su DBT vs DM. Preferenza per DBT con 2D sintetica quando si usa la tomosintesi nei programmi. healthcare-quality.jrc.ec.europa.eu
- ESMO, 2023. Risk reduction and screening of cancer in hereditary breast–ovarian cancer syndromes. Sorveglianza intensificata (RM annuale in giovane età). annalsofoncology.org
- USPSTF, 2019. Medication use to reduce risk of breast cancer (tamoxifene, raloxifene, inibitori dell’aromatasi) solo in donne ad alto rischio. uspreventiveservicestaskforce.org+1
- OMS (2025). Fattori di rischio: età, obesità, alcol, inattività fisica, terapia ormonale, fumo. Organizzazione Mondiale della Sanità
- European Code Against Cancer (IARC). Raccomandazioni su stile di vita (alcol, attività fisica, peso, allattamento). PubMedcancer-code-europe.iarc.fr
Letture consigliate
- AIRC – Esami e controlli consigliati per il tumore del seno. Chiarisce perché l’autopalpazione non basta e come inserirla in un percorso corretto. Fondazione AIRC
- RadiologyInfo – Mammografia. Guida pratica per pazienti su preparazione, dose e limiti. Radiologyinfo.org
- Europa Donna – Quaderni Diagnosi & Screening (PDF). Percorsi e Breast Unit spiegati al pubblico. Europa Donna